I riassunti , gli appunti i testi contenuti nel nostro sito sono messi a disposizione gratuitamente con finalità illustrative didattiche, scientifiche, a carattere sociale, civile e culturale a tutti i possibili interessati secondo il concetto del fair use e con l' obiettivo del rispetto della direttiva europea 2001/29/CE e dell' art. 70 della legge 633/1941 sul diritto d'autore
Le informazioni di medicina e salute contenute nel sito sono di natura generale ed a scopo puramente divulgativo e per questo motivo non possono sostituire in alcun caso il consiglio di un medico (ovvero un soggetto abilitato legalmente alla professione).
COMPORTAMENTO GLICEMICO NEL BAMBINO E NELL’ADOLESCENTE DIABETICO IN RAPPORTO AI PIU’ COMUNI TIPI DI SPORT
DIABETE TIPO1- PREMESSE FISIOPATOLOGICHE
Nel soggetto normale, già pochi minuti dopo l’inizio di un’attività fisica, il livello di insulina circolante si riduce, mentre viene attivata una neoproduzione di glucosio soprattutto per glicogenolisi (1). Ciò consente la protezione dall’ipoglicemia e al tempo stesso un flusso costante di glucosio in grado di sostituire quello consumato, tanto che la glicemia si mantiene nel range normale anche dopo ore di ininterrotta attività. Nel diabetico tipo 1 (IDDM) l’insulinemia dipende solo dalla quantità e dal tipo di insulina iniettata e dal tempo intercorso dalla ultima somministrazione: sara’ pertanto “abilità” del paziente saper adattare la dose, riducendola, in modo da mimare quanto avviene fisiologicamente.
Anche se l’adattamento è corretto, però, il livello di insulinemia , a causa della non fisiologica via di erogazione sottocutanea, è quasi sempre maggiore che nel soggetto normale con conseguente inibizione della glicogenolisi ed per il mancato neoapporto di glucosio, maggior rischio di ipoglicemia.Ciò spiega la necessità di un apporto supplementare di glucosio calibrato ed “intelligente”. Viceversa se il paziente è cronicamente scompensato e quindi criticamente sottoinsulinizzato al momento della pratica fisica, vi sarà ,da un lato la impossibilità a metabolizzare il glucosio a livello muscolare con conseguente utilizzo dei grassi e produzione di corpi chetonici e dall’altro una esaltazione della glicogenolisi epatica con produzione di elevate quantità di glucosio che, non potendo essere “bruciato”, si accumula nel sangue provocando pericolose iperglicemie fino alla chetoacidosi (2).
Il substrato principale ossidato durante attività sportive di moderata attività (60-70% VO2 max) è rappresentato dai glucidi almeno nei primi 30 min. di attività. Evidenze cliniche indicano che un apporto elevato di carboidrati è essenziale per il mantenimento di un buon stato nutrizionale e per la prevenzione dell’ipoglicemia nel diabetico che fa sport. E’ stato infatti calcolato che un atleta adulto di endurance può consumare fino a 8-10gr di carboidrati (CHO)/Kg /die pari a 560 o più gr di CHO nelle 24 ore.
La seconda considerazione consiste nel fatto che il contenuto totale in CHO di un organismo adulto è leggermente inferiore a 300gr così distribuiti: 79% glicogeno muscolare 14% glicogeno epatico e solo 7% pari a 20-21gr è la quota di glucosio circolante considerando il glucosio libero e quello intraglobulare. Ciò dimostra che, almeno in linea teorica, le riserve di carboidrati del nostro organismo non consentirebbero che una AF moderata per un massimo di 2-3 ore.
Ulteriori importanti motivazioni su un elevato apporto di CHO nello sportivo con diabete (SD) sta nel fatto che essi consentono il mantenimento di una quantità sufficiente di glicogeno epatico e muscolare: infatti il senso di fatica e debolezza muscolare che impedisce la continuazione efficace dell’attività sportiva è dovuto all’esaurimento delle scorte di glicogeno dell’organismo. In particolare nello SD il mantenimento di adeguate scorte di glicogeno è essenziale per la glicogenolisi epatica e muscolare che interviene in corso di ipoglicemia ed è dunque è essenziale per la prevenzione e il recupero dall’ipoglicemia insulinica (3).
Il metabolismo delle proteine durante l’AF supporta in piccola proporzione la spesa energetica totale. Durante un esercizio al 60% della VO2 max della durata di 1ora è stato calcolato che l’ossidazione proteica contribuisce al massimo per il 4-5% alla spesa energetica totale. Se però le riserve di glicogeno muscolare sono ridotte l’ossidazione proteica può aumentare fino a coprire il 8-10% della spesa energetica totale con ovvio consumo proteico e riflessi negativi sulla performance dell’atleta: questo è pertanto un ulteriore motivo per il mantenimento e il reintegro di adeguate scorte di glicogeno muscolare ed epatico (4).
I lipidi, soprattutto acidi grassi liberi (NEFA) e trigliceridi, sono parimenti ossidati durante l’AF nel soggetto normale come nel IDDM.
Durante esercizi aerobici a bassa intensità (40-50% VO2 max) i NEFA contribuiscono per il 40% al rifornimento di energia durante la prima ora e fino al 70 % nelle ore successive (5) (fig.1). Più aumenta l’intensità dell’ AF più il muscolo tende a consumare glucosio risparmiando i NEFA.
La preferenzialità nell’utilizzo dei NEFA rispetto al glucosio dipende anche dal grado di allenamento: maggiore è il training e più l’organismo preferisce utilizzare i NEFA anzichè gli zuccheri. Nel diabetico I.D. sono indicati gli esercizi aerobici a bassa intensità e di lunga durata proprio perché consentono un utilizzo lento e graduale del glucosio producendo dunque un minor rischio di ipoglicemie e sfruttando gli effetti positivi dell’ossidazione completa dei NEFA. Gli effetti della ossidazione preferenziale dei NEFA rispetto al glucosio sono:
Per i motivi suddetti gli sport raccomandati per i diabetici sono quelli di endurance effettuati al di sotto della soglia anaerobica. (tab. 1)
SPORT AEROBICI |
SPORT ANAEROBICI |
Jogging |
Calcio |
Pattinaggio |
Tennis |
Corsa lenta |
Pallavolo |
Sci di fondo (lento) |
Basket |
Nuoto (lento) |
Sci alpino |
Ciclismo (lento, in piano) |
Body building |
Danza aerobica |
Ciclismo su pista, corse brevi veloci |
TABELLA 1
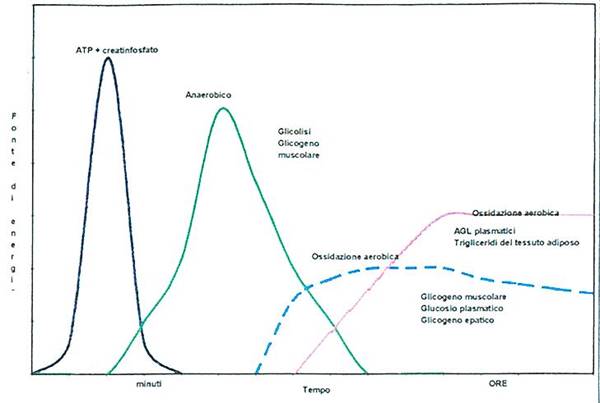
Utilizzo preferenziale dei nutrienti in rapporto alla durata della pratica sportiva (fig. 1)
Il consumo energetico (Kcal/h) dei principali sport è mostrato nella tabella 2
Consumo energetico per ora (Kcal/h) (sec. Kesterer e Knipping). |
|||||
Tipo di sport |
Incremento |
Tipo di sport |
Incremento orario |
||
Corsa piana |
Velocità |
500 |
Marcia veloce |
350 |
|
Mezzofondo |
930 |
Lotta libera |
900 |
||
Fondo |
750 |
Pugilato |
600 |
||
Ciclismo |
Su pista |
220 |
Sollevamento pesi |
450 |
|
Su strada |
360 |
Scherma |
600 |
||
Su strada contro vento |
600 |
Pallacanestro |
600 |
||
Velocità |
700 |
Pallamano |
600 |
||
Fondo |
450 |
Calcio |
400 |
||
Sci |
Discesa |
960 |
Salto in alto e in lungo |
400 |
|
Fondo |
750 |
Rugby |
500 |
||
Pattinaggio |
Artistico |
600 |
Nuoto |
450 |
|
Velocità |
720 |
Pallanuoto |
600 |
||
Tennis |
Singolo |
800 |
Lancio del peso e del disco |
460 |
|
Doppio |
350 |
Cannottaggio |
|
500 |
|
TABELLA 2
Una valutazione nutrizionale dell’abituale introito di alimenti e il monitoraggio del peso corporeo e del livello di fame abituale è il modo migliore per giudicare l’adeguatezza dell’introito calorico. Comunque se il compenso glico-metabolico non è ottimale le integrazioni alimentari diventano inutili in quanto l’eccesso glucidico viene perso sotto forma di glicosuria.
PECULIARITA’ DEL METABOLISMO ENERGETICO NEL BAMBINO IDDM (6)
Gli aggiustamenti cardiocircolatori possono essere di tipo centrale, prevalentemente a carico del cuore, o periferico, che invece coinvolge i grandi e piccoli vasi. Dal momento che la gettata sistolica è ridotta nel periodo prepuberale, la gettata cardiaca massima è compensata dalla maggiore frequenza cardiaca massima che può raggiungere 205-210 battiti per minuto. Gli aggiustamenti cardiocircolatori periferici da sforzo, riguardano principalmente il flusso distrettuale muscolare che a riposo rappresenta circa il 15% di quello globale mentre sotto sforzo può arrivare fino all’80%. Esistono notevoli differenze tra gli aggiustamenti cardiocircolatori nel bambino e nell’adulto. Innanzitutto nel primo la gettata cardiaca è inferiore rispetto al secondo, in quanto durante la pubertà la maggiore FC massima non riesce a compensare la ridotta gettata sistolica. Tale condizione, associata alla ridotta concentrazione di emoglobina e all’aumentata differenza artero-venosa di ossigeno, determina nel bambino una potenza aerobica inferiore rispetto all’adulto. Dall’età di 6 anni, la curva della massima potenza aerobica indicizzata per il peso corporeo cresce esponenzialmente fino a 18 anni nei maschi. Nelle bambine, invece, intorno ai 10 anni c’è un arresto di tale progressivo incremento poiché tra i 10 e i 14 anni, in corrispondenza della pubertà aumenta la quota di massa grassa che è funzionalmente inattiva (7).
Pertanto nel bambino e nell’adolescente con diabete tipo 1 l’attività motoria (ludica e sportiva) può essere un fattore di perturbazione dell’omeostasi glucidica sulla base delle considerazione su esposte che riguardano sia le difficoltà a mantenere in corso di AF un livello insulinemico basso e decrescente ma “permissivo” sia le peculiarità metaboliche e cardiovascolari proprie di queste età che rendono difficile la pratica di quelle attività aerobiche alattacide particolarmente adatte al diabetico rispetto alle attività anaerobiche lattacide e alattacide.
L’ipoglicemia da esercizio fisico è prodotta dall’aumento della sensibilità insulinica e dalla riduzione delle scorte di glicogeno in rapporto all’aumentato dispendio energetico.
Alcuni ragazzi possono scambiare i sintomi dell’ipoglicemia con quelli tipici della fatica da esercizio fisico.
Ignorare i sintomi può provocare una ipoglicemia grave immediatamente dopo l’esercizio. Al contrario la paura di una reazione ipoglicemica può talora comportare una eccessiva introduzione di cibo sotto forma di snack (8).
L’ipoglicemia può essere prevenuta dagli snack prima, durante o anche alla fine dell’esercizio in rapporto al tipo di attività e al timing dell’esercizio stesso.Quando si considera il tipo e la quantità dello snack e’ importante valutare la quantità dell’insulina che andrà ad agire durante e dopo l’esercizio fisico , la distanza dall’ultimo pasto e la durata /intensità dell’attività fisica.
La pianificazione degli snack e la pianificazione in generale dei pasti dovrebbe anche riflettere il tempo dedicato giornalmente all’attività fisica organizzata e all’attività spontanea tipica del ragazzo e dell’adolescente. Coloro che interagiscono con il ragazzo regolarmente come i genitori, l’allenatore, il preparatore atletico, gli amici ed i compagni di squadra, dovrebbero conoscere quali sono i sintomi dell'ipoglicemia e saper instaurare un trattamento. Occorrerebbe anche avere sempre disponibile e a portata di mano degli snaks , zucchero e bevande zuccherate ipotoniche ( una % di zuccheri >10% puo’ portare diarrea osmotica) (9) ai bordi del campo o nella borsa del ragazzo IDDM. Per tale ragione può essere una buona idea per i genitori partecipare o comunque essere disponibili nei primi periodi di attività fisica quando possibile.
I bambini IDDM che effettuano esercizi aerobi prolungati vanno incontro ad elevati tassi di ipoglicemia, ed il trattamento con 15 grammi di glucosio per via orale risulta insufficiente in questi bambini. L’ipoglicemia durante l’esercizio in un bambino potrebbe essere pericoloso e diminuisce la performance di un giovane durante attività quali quelle sportive. Nonostante il ruolo preminente che gli sport e l’attività fisica ricoprono nella vita di molti giovani con diabete di tipo 1, mancano raccomandazioni precise che potrebbero guidare famiglie e medici nella gestione della glicemia durante l’esercizio. In questi soggetti, una dose di glucosio di 35-45 grammi per via orale potrebbe risultare appropriata per il trattamento dell’ipoglicemia durante l’esercizio (10). (Diabetes Care. 2006; 29:20-5)
L’iperglicemia da esercizio interviene per deficienza insulinica. Quando la glicemia sale al di sopra di 250 mg/dl e’ bene fare un test delle urine per la ricerca dei corpi chetonici. Se sono presenti i corpi chetonici nelle urine è importante ritardare o rimandare l’esercizio fisico fino a quando essi non scompariranno. In caso di assenza di chetonuria l’esercizio fisico è accettabile fino a quando la glicemia non superi 300mg/dl. A volte i livelli glicemici possono essere elevati immediatamente dopo sport competitivi o esercizio fisico intenso per effetto dell’attività adrenergica (11). In questa situazione se la chetonuria è assente , cosa che suggerisce livelli insulinemici sufficienti , una strategia efficace potrebbe essere di ridurre significativamente gli snack pre-esercizio. In alternativa si potrebbe ridurre lo snack soltanto di poco e rivalutare la dose insulinica. Quando l’attività è programmata una o due ore dopo il pasto può non essere necessario aggiungere carboidrati all’inizio ma sarà necessario farlo durante e dopo l’attività.
Comunque il “timing” ideale per l’A.F. affinche’ non vi sia ne’ un eccesso di insulina circolante ne’ una carenza critica di essa , e’ da collocarsi almeno 3-4 ore dopo l’insulina regolare , 8 ore dopo l’insulina intermedia e 2 -3 ore dopo l’analogo Lyspro e Aspart.(12,13)
Schemi terapeutici a due inezioni al di’ , sebbene molto rari in eta’ pediatrica e l’uso di insuline lente ed ultralente sono assolutamente incompatibili con la pratica dell’esercizio sicuro.
Comportamento glicemico in rapporto ad alcuni, comuni tipi di sport nel bambino e nella adolescente IDDM
In età pediatrica, in un organismo con uno sviluppo muscolo scheletrico in crescita, l’attività motoria e fisica va graduata in rapporto all’ età, anche in considerazione nelle diverse abilità e della maturazione dei sistemi enzimatici e metabolici.
La tabella 3 tratta dall’American Alliance for Health, Physical Education,Recreation and Dance (14) riporta le principali attività che si possono compiere in rapporto alla evoluzione fisica e all’ età.
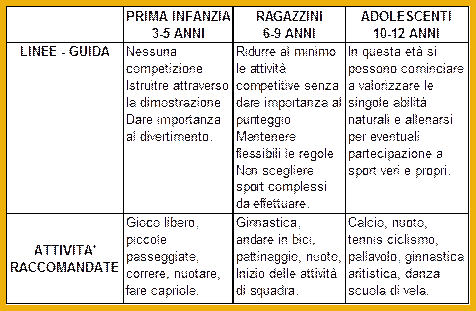
Tabella 3
Da quanto sopra detto emerge che IDDM anche in età prepubere possono eccellere (fino a medaglie olimpiche) in attività sostenute da metabolismo anaerobico, lattacido e alattacido (ginnastica artistica, cavallo,parallele, nuoto dei 100 e 200 metri), ma sono incapaci di compiere uno sforzo aerobico alattacido per esempio partecipare a una gara di fondo).
Nel ragazzo diabetico, che pratica sport la facilità alla chetonuria indica un utilizzo preferenziale e incompleto dei NEFA rispetto al glucosio (come dal noto aforisma: “ i grassi bruciano completamente al fuoco degli zuccheri” ).
Infine lo stress fisico acuto induce una marcata lattico-acidosi e una più pronunciata iperreattività adrenergica in bambini IDDM rispetto a coetanei sani (11).
Pertanto il comportamento glicemico in ragazzi e adolescenti durante dopo l’attività fisica dovra’ tener conto necessariamente dei seguenti fattori:
Differenti tipi d’attività fisica producono effetti differenti oltre, che sul metabolismo glicidico anche su altri parametri come si vede nelle figure 2 e 3:
ATTIVITA’ AEROBICHE ALATTACIDE (DURATA 30' - 60' )
(CORSA E SCI DI FONDO, MARCIA, CICLISMO, NUOTO
PROLUNGATO IN VASCA)
FONTI ENERGETICHE: GLUCOSIO, NEFA, GLICOGENO
DISPENDIO ENERGETICO: CENTINAIA DI CALORIE
EFFETTO SULLA GLICEMIA: RIDUZIONE PROGRESSIVA E PREVEDIBILE
ALTRI EFFETTI:
FONTI ENERGETICHE: PRINCIPALMENTE GLICOGENO – GLUCOSIO
SCORIE PRODOTTE: ACIDO LATTICO
EFFETTO SULLA GLICEMIA: FACILITA’ AD IPOGLICEMIE – POST EXERCISE LATE ONSET, TENDENZA AD IPERGLICEMIE TRANSITORIE DA STRESS.
ALTRI EFFETTI: DISCRETE SOLLECITAZIONI CARDIO-VASCOLARI
RESA ENERGETICA SCARSA RISPETTO AD ATTIVITA’ AEROBICHE
(Fig 3)
CASI CLINICI ESEMPLIFICATIFI
Attività anaerobica
Alessandro, 17 anni, diabetico ID dall’ età di 8 ani, in trattamento con 4 iniezioni al dì (analogo rapido e glargina) per un totale di 66 unità, HbA1c 8% pratica pallavolo come schiacciatore.
Tale attività è caratterizzata da una serie di movimenti rapidi e brevi e abbastanza continui all’ interno di campo, che si possono configurare come attività anaerobica lattacida e da movimenti acutissimi (quelli del “alzata”o della “schiacciata” )che sono certamente sostenuti da metabolismo anaerobico alattacido. Questo tipo d’attività si può pertanto configurare come un’attività anerobica mista lattacida e alattacida.
Per le ragioni spiegate in precedenza Alessandro presenta costantemente iperglicemia subito dopo la gara (in un caso recente valore pre-gara 1,45, valore post-gara 2,93) e abbastanza frequentemente ipoglicemia tardiva post-gara specie notturna che verosimilmente è legata al restauro delle scorte di glicogeno al livello epatico e muscolare utilizzate in corso di metabolismo anaerobico lattacido della gara (recentemente alle 3 di notte glicemia 0,52).Tale comportamento glicemico può essere almeno in parte migliorato attraverso la somministrazione di piccolissime dosi (circa 1-2 unità d’insulina pre-gara: “bolo paradosso”) e riducendo anche del 30% la dose d’insulina lenta operante durante la notte. Spesso è necessario uno spuntino a 2 ore dalla fine della gara quando svanisce l’effetto iperglicemizzante legato alle scariche adrenergiche e un sostanzioso spuntino bed-time per la prevenzione dell’ipoglicemia notturna.
In questo caso il “combustibile” utilizzato e’ prevalentemente glucosio e glicogeno ossidato parzialmente in maniera anaerobica e, nel caso di gesto sportivo esplosivo, ATP e fosfocreatina a rapido riciclo muscolare.
Attività aerobica alattacida
Mauro, 16 anni, diabetico dal età di 9 anni, in trattamento con microinflusore con il seguente schema:
Ore 24-7: 07u/h, ore 7-10: 03u/h (0,1u/h in caso di attività fisica mattutina), ore 10-24: 0,5u/h, boli variabili ultima HbA1c 6,9%.
Sport praticato: sci di fondo. Si tratta di un’attività tipicamente aerobica alattacida caratterizzata da movimenti non troppo veloci, sempre uguali, cadenzati e da un gesto atletico ripetitivo in sintonia con gli atti del respiro. La sua frequenza e velocità può essere regolata e Mauro cerca di mantenersi per svilupparla in condizioni aerobiche al di sotto del 60% della Vo2max ( nel suo caso la frequenza soglia era di 147 b pm)
Comportamento glicemico durante una recente uscita: ore 7:00 glicemia 141, fa colazione con latte, biscotti e cereali abbassa la basale a 0,1 unità/h e fa un bolo di 4 unità. Ore 9, prima dell’ inizio dell’allenamento di fondo glicemia 2,04 (Mauro era stato circa 1 ora in auto per raggiungere il campo di fondo). Ore 10:30 glicemia 153, alle ore 11:00 Mauro mangia una barretta con 40 gr di carboidrati più un integratore isotonico e fa 15 min di sosta per poi riprendere l’allenamento.
ore 12:00 glicemia 134, ore12:30 glicemia 84. In questo tipico caso d’attività aerobica alattacida nei primi 30-40 minuti è stato utilizzato prevalentemente glucosio donde il calo glicemico sostanziale nella prima ora e successivamente acidi grassi liberi piu’ che glucosio (in una proporzione approssimativa del 70/30%) entrambi ossidati completamente in maniera aerobica donde in calo progressivo e prevedibile della glicemia).
REFERENCES
New York, Thieme-Stratton, 1983
Diabetes and Exercise” pag. 29-47
ADA Clinical Education Series – 1995
Tra Fisiologia e Malattia”
Abano Terme 14 Febbraio 2002 ed. D.
4. Colberg S. The Diabetic Athelete Chap. 4 pag. 61-62
Ed. Human Kinetics 2001
5. Wasserman DH, Lacy DB, Goldstein RE, Williams PE, Cherrington AD:
Exercise-inducet fall in insulin and the increase in fat metabolism during prolonged exercise
Diabetes 38:484-90, 1989
6. Rowland TW: Exercise and Children’s Health. Champaign, IL, Human Kinetics Books
1990, p. 215-33
7. Cerretelli P. Manuale Di Fisiologia Dello Sport e Del Lavoro Muscolare.
Società Universo, Roma, 1985
8. Bhatia V.,Wolfsdorf JI: Severe hypoglycemia in youth with insulin dependent diabetes
mellitus frequency and causative factors.
Pediatrics 88:1187-93, 1991
Oxidation rates of orally ingested carbohydrates during prolonged exercise in men.
J Appl Physiol 64:2774-80, 1993
Diabetes Care , 2006 Jan; 29 (1):20-5
11. Yasar S.A.: Sympathetic-adrenergic activity and acid-base regulation under acute physical
stress in type 1 (insulin-dependent) diabetic children. Horm Res 1994; 42 (3):110-5
12. G. Corigliano, S. Turco, S. Gentile, M. Agrusta, A. Perrelli, C. Scurini:
Modificazioni Endocrino-metaboliche pre.post esercizio fisico in IDDM trattati con
analogo. Atti del XII congresso AMD 1999, Chia Laguna; pagg. 491-495
13. Heller et al. Diabetes 2001; 50 (suppl. 2): A137
Exercise and fitness guidelines for elementary and middle school children.
The Elementary School Journal 91:437-44, 1991
Fonte: http://www.aniad.org/wp-content/uploads/2014/04/diabete-e-sport-nel-bambino-diabetico.doc
Sito web da visitare: http://www.aniad.org
Autore del testo: non indicato nel documento di origine
Il testo è di proprietà dei rispettivi autori che ringraziamo per l'opportunità che ci danno di far conoscere gratuitamente i loro testi per finalità illustrative e didattiche. Se siete gli autori del testo e siete interessati a richiedere la rimozione del testo o l'inserimento di altre informazioni inviateci un e-mail dopo le opportune verifiche soddisferemo la vostra richiesta nel più breve tempo possibile.
I riassunti , gli appunti i testi contenuti nel nostro sito sono messi a disposizione gratuitamente con finalità illustrative didattiche, scientifiche, a carattere sociale, civile e culturale a tutti i possibili interessati secondo il concetto del fair use e con l' obiettivo del rispetto della direttiva europea 2001/29/CE e dell' art. 70 della legge 633/1941 sul diritto d'autore
Le informazioni di medicina e salute contenute nel sito sono di natura generale ed a scopo puramente divulgativo e per questo motivo non possono sostituire in alcun caso il consiglio di un medico (ovvero un soggetto abilitato legalmente alla professione).
"Ciò che sappiamo è una goccia, ciò che ignoriamo un oceano!" Isaac Newton. Essendo impossibile tenere a mente l'enorme quantità di informazioni, l'importante è sapere dove ritrovare l'informazione quando questa serve. U. Eco
www.riassuntini.com dove ritrovare l'informazione quando questa serve